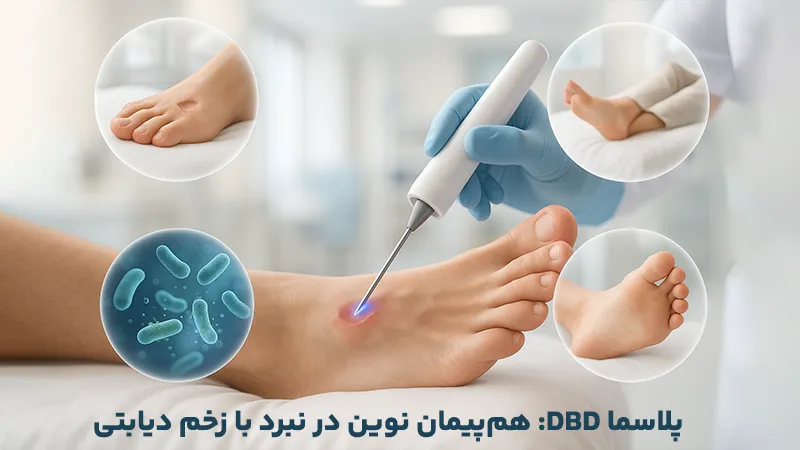
زخم پای دیابتی، یک چالش خاموش، اما جدی است که بسیاری از بیماران مبتلا به دیابت با آن دستوپنجه نرم میکنند. این زخمها علاوه بر اینکه خیلی دیر بهبود پیدا میکنند، اگر بهدرستی مدیریت نشوند، میتوانند باعث عفونتهای شدید و در نهایت، موجب قطع عضو شوند. اما علم پزشکی در تلاشهای پیوسته خود برای کشف راهکارهای جدید درمانی، در خصوص ترمیم زخمهای دیابتی، فناوری پلاسما دشارژ سد دیالکتریک (DBD Plasma) را به جامعه پزشکی و بیماران معرفی کرده که با بهرهگیری از حالت چهارم ماده، باعث تحولی در بهبود این زخمها شده است.
در این مقاله، قصد داریم به دنیای این فناوری شگفتانگیز سفر نموده و به زبانی ساده و علمی، چگونگی عملکرد پلاسما DBD را در جهت بهبود زخمهای دیابتی شرح دهیم. پس تا انتهای این مطلب جذاب با کارن طب همراه باشید.
چرا زخمهای دیابتی دیر خوب میشوند؟
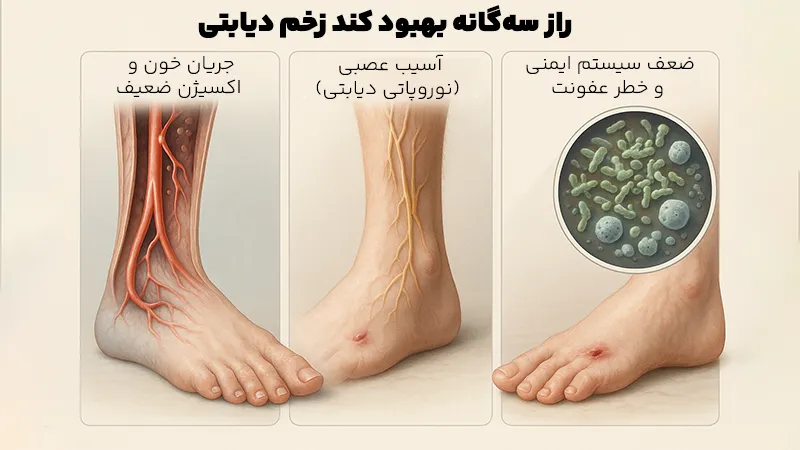
برای درک اهمیت پلاسما درمانی، ابتدا باید بدانیم چرا بدن یک فرد دیابتی، در ترمیم زخمهای خود با مشکل مواجه است. این تأخیر در بهبودی، نتیجهی یک طوفان بیولوژیکی چندوجهی است که سه عامل اصلی آن را رهبری میکنند:
کاهش جریان خون و اکسیژنرسانی
قند خون بالا در درازمدت به دیواره رگهای خونی، بهویژه مویرگهای کوچک در اندامهای انتهایی مانند پاها، آسیب میزند. این آسیب باعث تنگ و سخت شدن عروق (آترواسکلروز) میشود. در نتیجه، جریان خون به محل زخم بهشدت کاهش مییابد.
خون، حامل اکسیژن و مواد مغذی حیاتی برای سلولهای ترمیمکننده است. وقتی این شاهراه حیاتی مسدود شود، سلولها دچار گرسنگی و کمبود اکسیژن شده و توانایی خود برای بازسازی بافت را از دست میدهند.
آسیبهای عصبی (نوروپاتی دیابتی)
دیابت میتواند به اعصاب محیطی نیز آسیب برساند، وضعیتی که به آن نوروپاتی دیابتی میگویند. این آسیب دو پیامد خطرناک دارد:
- از دست دادن حس: بیمار ممکن است حس درد، فشار یا دما را در پاهای خود از دست بدهد. در نتیجه، یک بریدگی یا تاول کوچک ممکن است برای روزها یا هفتهها نادیده گرفته شده و به یک زخم عمیق تبدیل گردد.
- اختلال در سیگنالدهی: اعصاب نقش مهمی در تنظیم جریان خون و ارسال سیگنالهای ترمیمی داشته و آسیب به آنها، این فرآیندهای حیاتی را مختل میکند.
ضعف سیستم ایمنی و افزایش خطر عفونت
قند خون بالا عملکرد سلولهای ایمنی بدن، مانند گلبولهای سفید را نیز، تضعیف میکند. بنابراین، این سربازان دفاعی دیگر نمیتوانند با قدرت با عوامل بیماریزا مبارزه کنند. از سوی دیگر، محیط شیرین و مرطوب زخم دیابتی، بستری ایدهآل برای رشد باکتریها و قارچها فراهم میکند. ترکیب یک سیستم ایمنی ضعیف با محیطی مستعد رشد میکروب، خطر عفونت را به شدت افزایش داده و فرآیند ترمیم را متوقف میکند.
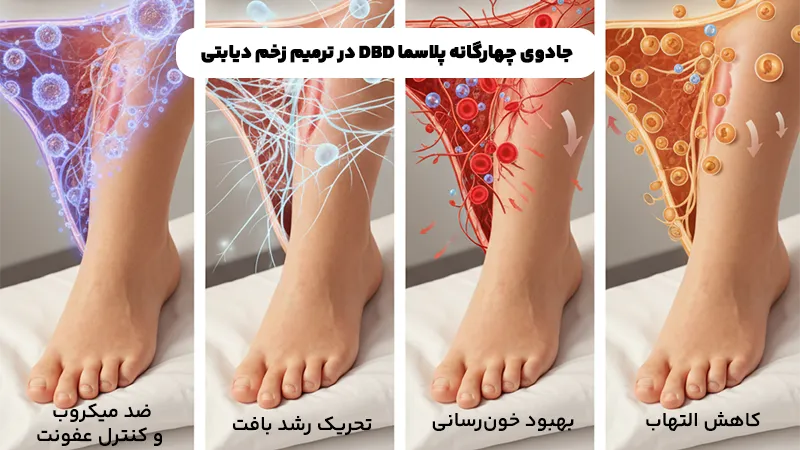
DBD پلاسما چگونه به بهبود زخم دیابتی کمک میکند؟ جادوی حالت چهارم ماده
پلاسما DBD یک گاز یونیزه شده است که در دمای اتاق تولید میشود و به آن پلاسمای سرد نیز میگویند. این پلاسما حاوی ترکیبی قدرتمند از یونها، الکترونها، رادیکالهای آزاد (مانند گونههای فعال اکسیژن و نیتروژن – RONS)، فوتونهای فرابنفش و میدانهای الکتریکی است. این کوکتل بیواکتیو، بهطور همزمان در چندین جبهه برای درمان زخم دیابتی وارد عمل میشود:
۱. اثرات ضد میکروبی و کنترل عفونت در زخم
عفونت، دشمن شماره یک زخم دیابتی است و پلاسما DBD، یک سلاح قدرتمند و چندجانبه علیه میکروبها محسوب میشود که به شکل زیر عمل میکند:
نابودی بیوفیلمهای باکتریایی مقاوم:
بسیاری از باکتریها در بستر زخم، لایهای محافظ به نام بیوفیلم تشکیل میدهند. این لایه، آنها را در برابر آنتیبیوتیکها و سیستم ایمنی بدن مقاوم میکند. ذرات پرانرژی پلاسما قادرند به ساختار فیزیکی بیوفیلم نفوذ کرده، آن را متلاشی کنند، و باکتریهای پنهانشده را در معرض نابودی قرار دهند.
از بین بردن باکتریها، ویروسها و قارچها:
گونههای فعال اکسیژن و نیتروژن (RONS) موجود در پلاسما، به دیواره سلولی میکروارگانیسمها حمله کرده و با اکسید کردن لیپیدها و پروتئینهای حیاتی، باعث مرگ سریع آنها میشوند. این مکانیسم تخریب فیزیکی، برخلاف آنتیبیوتیکها، به ندرت باعث ایجاد مقاومت میکروبی میشود.
۲. تحریک رشد سلولی و بازسازی بافت
پس از پاکسازی زخم از عفونت، نوبت به بازسازی میرسد. پلاسما DBD مانند یک مربی سختگیر اما مؤثر، برای سلولهای ترمیمی عمل میکند. مراحل این عملکرد عبارتند از:
افزایش تکثیر فیبروبلاستها:
فیبروبلاستها کارگران اصلی کارخانه ترمیم بافت هستند. پلاسما با دوز کنترلشدهای از RONS، این سلولها را تحریک میکند تا سریعتر تکثیر یافته و به محل زخم مهاجرت کنند.
تحریک ساخت کلاژن و ماتریکس خارج سلولی:
فیبروبلاستهای فعالشده، شروع به تولید کلاژن و سایر اجزای ماتریکس خارج سلولی (ECM) میکنند. این ماتریکس مانند داربستی است که سلولهای جدید روی آن قرار گرفته و بافت جدید را شکل میدهند و در نهایت باعث بسته شدن زخم میشوند.
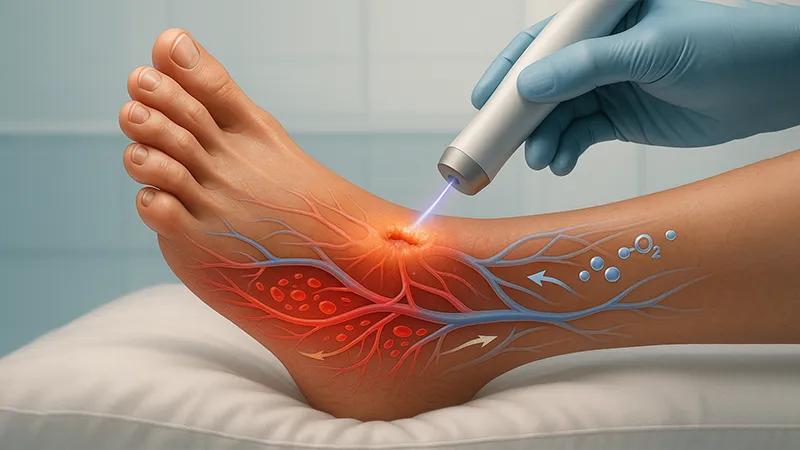
۳. بهبود خونرسانی و اکسیژنرسانی به محل زخم
همانطور که گفتیم، کمبود خون و اکسیژن پاشنه آشیل زخم دیابتی است. پلاسما درمانی این مشکل را نیز هدف قرار داده و با عملکرد خود باعث برطرف شدن این مشکل میشود:
تحریک رگزایی (آنژیوژنز):
پلاسما با آزاد کردن مولکولهایی مانند نیتریک اکسید (NO)، فرآیند آنژیوژنز یا تشکیل رگهای خونی جدید را تحریک میکند. این رگهای تازه تأسیس، خون، اکسیژن و مواد مغذی را به قلب ناحیه آسیبدیده میرسانند و به فرآیند ترمیم جانی دوباره میبخشند.
افزایش مولکولهای پیامرسان مؤثر در گردش خون موضعی:
نیتریک اکسید، یک گشادکننده عروق قوی است که باعث بهبود جریان خون موضعی در اطراف زخم میشود.
۴. کاهش التهاب و تنظیم پاسخ ایمنی
التهاب مزمن و کنترلنشده، یکی دیگر از موانع بهبودی زخم است. پلاسما با تنظیم دقیق پاسخ ایمنی، التهاب را از یک عامل مخرب به یک فرآیند سازنده تبدیل میکند. این فناوری میتواند تولید سیتوکینهای پیشالتهابی را کاهش داده و به جای آن، فاکتورهای رشد و سیتوکینهای ضدالتهابی را افزایش دهد و محیطی آرام و مناسب برای ترمیم فراهم آورد.
مزایای بالینی استفاده از DBD پلاسما برای زخمهای دیابتی
فناوری پلاسما DBD علاوه بر بهبود زخمهای دیابتی، در حوزههای دیگری مانند پلاسما DBD واژن نیز نتایج چشمگیری در بازسازی بافت و بهبود سلامت ایجاد کرده است. این رویکرد علمی در عمل به نتایج درخشانی برای بیماران منجر میشود که از جمله مهمترین آنها میتوان به موارد زیر اشاره نمود:
تسریع چشمگیر در سرعت بسته شدن زخم:
مطالعات بالینی متعدد نشان دادهاند که ترکیب پلاسما درمانی با مراقبتهای استاندارد، زمان بهبودی زخمهای دیابتی را به طور قابل توجهی کاهش میدهد.
کاهش درد و ناراحتی بیمار:
با کنترل عفونت و کاهش التهاب، درد بیمار به سرعت تسکین مییابد.
کاهش نیاز به آنتیبیوتیکهای سیستمیک:
اثر ضد میکروبی موضعی و قدرتمند پلاسما، نیاز به مصرف آنتیبیوتیکهای خوراکی یا تزریقی را که خود عوارض جانبی دارند، به حداقل میرساند.
جلوگیری از پیشرفت زخم و کاهش ریسک قطع عضو:
با متوقف کردن چرخه معیوب عفونت و التهاب و تحریک بازسازی بافت، پلاسما درمانی از عمیقتر شدن زخم جلوگیری نموده و شانس حفظ عضو را به شدت بالا میبرد.
روشی غیرتهاجمی و بدون عوارض جانبی جدی:
درمان با پلاسما DBD بدون درد، بدون تماس مستقیم با زخم (در برخی دستگاهها) و در دمای اتاق انجام میشود و تاکنون، عوارض جانبی جدی و سیستمیک برای این روش گزارش نشده است.
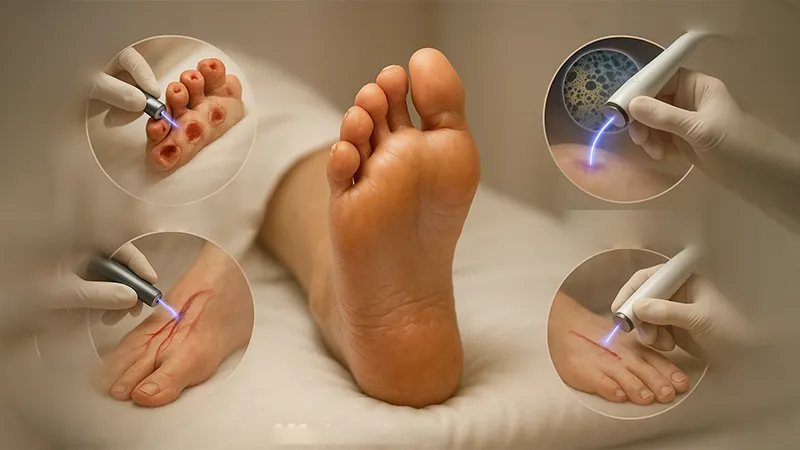
کدام زخمهای دیابتی با پلاسما دی بی دی قابل بهبودند؟
پلاسما درمانی DBD با دستگاه پلاسما دی بی دی برای طیف وسیعی از زخمهای دیابتی، بهویژه زخمهای مزمن که به درمانهای رایج پاسخ ندادهاند، کاربرد دارد. این زخمها شامل موارد زیر میشوند:
- زخمهای پای دیابتی (Diabetic Foot Ulcers) در گریدهای مختلف.
- زخمهای عفونی که دارای بیوفیلم مقاوم هستند.
- زخمهایی با خونرسانی ضعیف.
- زخمهای جراحی که پس از عمل دچار تأخیر در بهبودی شدهاند.
تصمیمگیری نهایی برای استفاده از این روش بر عهده پزشک متخصص و تیم درمانگر زخم است که میتوانند با ارزیابی دقیق شرایط بیمار و ویژگیهای زخم، بهترین پروتکل درمانی را طراحی کنند.
تعداد جلسات مورد نیاز و فواصل درمانی
پروتکل درمانی با پلاسما DBD بسته به شدت، اندازه و قدمت زخم، و همچنین پاسخ بیمار به درمان، متغیر است. به طور کلی، ممکن است از چند جلسه تا چندین هفته درمان مداوم نیاز باشد. معمولاً جلسات درمانی ۲ تا ۳ بار در هفته برگزار میشوند و مدت هر جلسه نیز، بسته به ابعاد زخم، بین چند دقیقه تا حداکثر ۱۵ دقیقه به طول میانجامد.
این برنامه درمانی معمولاً در کنار سایر مراقبتهای استاندارد زخم مانند دبریدمان (برداشتن بافت مرده)، استفاده از پانسمانهای نوین و کنترل قند خون انجام میشود تا بهترین نتیجه حاصل گردد.
پلاسما DBD: فراتر از یک درمان، طلوع یک امید
پلاسما درمانی DBD تنها یک روش درمانی جدید نیست؛ بلکه یک تغییر نگرش در مواجهه با زخمهای پیچیدهای مانند زخم پای دیابتی است. این فناوری با هدف قرار دادن همزمان چندین عامل کلیدی در عدم بهبودی زخم، از عفونت گرفته تا کمبود خونرسانی و ضعف بازسازی سلولی، راهکاری جامع و هوشمندانه ارائه میدهد. در حالی که هنوز تحقیقات برای بهینهسازی پروتکلها ادامه دارد، شواهد موجود به وضوح نشان میدهند که پلاسما DBD میتواند به عنوان یک ابزار قدرتمند، ایمن و مؤثر، نور امیدی در مسیر درمان بیماران دیابتی بتاباند و کیفیت زندگی آنها را به طور چشمگیری بهبود بخشد.